在心内科门诊,我们每天都会遇到一脸委屈的患者:“大夫,我平时在家测才120/80mmHg,怎么一到你这就变成140/90mmHg?是不是你们医院的血压计不准?”
面对这种灵魂拷问,作为医生,我们也非常理解大家的心情。所以今天,我们想从科学的角度和大家说句实话:血压计没坏,你的血压也不是真的一直这么高,这其实是一个非常普遍的医学现象。
为什么一见医生,血压就飙升?
在医学上有一个专属名词,叫“白大衣效应”。当你走进医院,面对穿着白大衣的医生,即使你觉得自己不紧张,你的身体可能已经进入了“警觉模式”。潜意识的自我保护会激活交感神经,导致血管瞬间收缩、心跳加速。
这种反应有多大?
根据2025年发表在国际权威期刊《内科学年鉴》(Annals of Internal Medicine)上的一项涉及4万多人的最新研究显示:相比于在诊室由医护人员遵循标准流程测量,患者自己在家自测和24小时动态心电测得的收缩压(高压)平均要低4.59mmHg和8.63mmHg左右。且对于部分容易焦虑或者本身血压就较高的患者,这个差值甚至可以达到20mmHg以上[1]!
所以,你在诊室测出的“高血压”,很可能是你的身体在向医生敬礼。
门诊的无奈:为什么我们在医院测不准?
你可能会问:“既然知道有误差,医生你们为什么不能测准一点?”这就要说到我们心血管门诊的现实困境了,按照国际和我国的标准高血压指南,一次完美的血压测量需要满足以下苛刻条件[2][3][4]:
1.准备阶段(>5分钟):患者必须在安静环境下静坐休息至少5分钟,测量前30分钟内禁止吸烟、喝咖啡或进食,并排空膀胱。
2.体位要求(1-2分钟):“三靠”,背靠椅背、脚靠地板(平放)、手靠桌面;袖带适配:必须根据患者臂围选择合适尺寸的袖带(但这在门诊很难做到,通常只有一个标准成人袖带);禁语:测量过程中,医生和患者都不能说话。
3.操作要求(3-5分钟):使用电子式血压计,首次就诊应测量双侧上臂血压,以血压高的一侧为准。通常取3次读数(若血压正常可取2次),每次间隔30-60秒(欧洲指南则建议间隔1-2分钟)。推荐使用后2次读数的平均值作为诊室血压值。若前两次读数相差>10mmHg,应测第三次并取3次平均值。
你看,即使动作再熟练,完成这一整套标准流程,单测血压一项,至少需要耗时5分钟。
但现实是什么?8-10分钟是医生问诊最核心、最关键的时间段。在这样的现实条件下,让医生花费一大半的时间在诊桌旁进行标准化诊室血压测量就成为了不可能的任务。
试想一下,在高流量门诊的环境中,诊室外人声鼎沸,你刚急匆匆挤进诊室,还没喘匀气就开始测血压。旁边可能还有其他患者在围观,测量时医生还在问诊交流。这种非静息状态+环境噪音+心理压力的状态,导致诊室血压普遍虚高。我们在门诊做过一段时间观察,患者分别在诊室外候诊区测量血压和诊室内测量血压,60%的患者诊室内血压高出10-30mmHg!
划重点:家里测的和医院测的,标准不一样!
过去,我们习惯将诊室内血压的测量结果作为诊断高血压的唯一金标准,但随着对不同血压监测方式可能带来的差异的认识不断深入,全世界的高血压指南都开始制定和使用两套标准,即诊室内和诊室外(包括家庭血压监测和动态血压监测)血压。
请记住这个重要的参考范围:
在未服用降压药物的情况下,诊室内血压≥140/90mmHg或家庭自测血压≥135/85mmHg,这是我国最新的高血压指南认定的高血压诊断标准,且该指南认为二者可以作为相互独立的标准。这5mmHg的差值就是为了抵消诊室测量中潜在的白大衣效应而设置的“门槛差”。或者24小时动态血压监测,日间动态血压≥135/85mmHg、24小时动态压≥130/80mmHg和夜间动态血压≥120/70mmHg作为另外的三个独立标准。
欧洲高血压学会特别强调:当诊室血压在130–159/85–99mmHg范围内,强烈推荐进行家庭或动态血压监测评估诊室外血压。
因此,大可不必只盯着诊室内飙升的血压唉声叹气,如果你的诊室血压高,但在诊室外规范测量的血压正常,我们通常会优先参考后者,同时做24小时动态血压监测,判定你是不是“白大衣高血压”,这种情况通常不需要急着吃药,只需生活方式干预和定期监测。
细心的你可能已经发现,在门诊不规范条件下测得的诊室血压(收缩压)与家庭血压之间的差值波动在10-30mmHg之间,已经超过了指南中设定的5mmHg阈值。那么,既然诊室内血压如此“不靠谱”,是否意味着它可以被放弃呢?
其实,为了避开“医生”这个最大的干扰源,现代医学正在尝试一种新模式——自动化诊室血压测量。你也许在很多医院的候诊区都看见像自动取票机一样的全自动血压测量站。这确实是一个巨大的进步:它让你在见医生之前,在没有白大衣注视的压力下完成测量。研究显示,采用这种无人值守的测量方式,读数确实往往比医生亲自测的更低、更接近真实值。因此,我们强烈推荐你进诊室就诊之前,在全自动测量站中测量血压以代替诊桌旁的人工测量,这样既能节省宝贵的咨询时间,又能减少失真的测量结果对医生作出诊断的干扰。
想让家庭血压成为“金标准”?这一点很关键
目前,自动化测量依然不是完美的解决方案。虽然医生不在身边了,但候诊区往往人声鼎沸、环境嘈杂,加上很多患者刚匆匆赶到医院,气还没喘匀就坐下测量,完全达不到指南要求的测量环境。
既然诊室里有医生让你紧张,候诊区里环境又太吵让你静不下来,那么哪里才是测量血压的最佳环境?
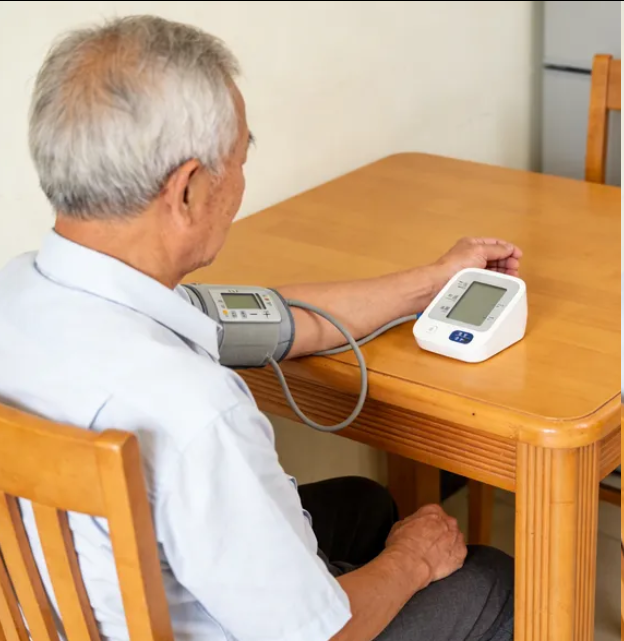
答案只有一个:你的家。只有在家里,拥有最熟悉的放松环境以及充足的时间去静坐休息,也没有排队叫号的焦虑。这也正是为什么新版指南将家庭血压的地位提升到如此高度的原因。作为医生,在评估血压控制情况时,我们更愿意相信你在家中平静状态下记录的那本血压日记,而不是诊室里匆忙一测得到的结果。
为了让你在家记录的数据真正具备医疗级的参考价值,请务必严格遵守以下“家庭测压金标准”。哪怕你记不住指南中复杂的参数,也请一定要做到下面这四点:
1. 选对仪器:认准上臂式
推荐:选择正规厂家生产的上臂式全自动电子血压计。
避坑:尽量不要使用手腕式血压计(误差相对较大),也不要迷信传统的水银血压计(操作难度大,容易因为听错或看错产生误差)。
袖带:这一点常被忽视!袖带不能太紧也不能太松,绑好后能塞进两根手指为宜。如果你比较富态(臂围粗),请购买大号袖带,否则血压会假性偏高。
2. 找对时机:早晚双峰
人体血压在一天中是波动的,我们最关注两个时刻:清晨(起床后,吃降压药和早饭之前,上完厕所排空膀胱后),这是捕捉清晨高血压的关键时刻;晚上(晚饭后,洗完澡,睡觉前)。我们建议每次测量2-3遍,每遍间隔1分钟,去掉第一遍(通常偏高),取后两遍的平均值。
3. 摆对姿势:三靠一平
测量时,身体的姿势直接决定读数的准确性。请默念“三靠一平”:背靠(背部靠在椅背上,不要悬空,身体放松);脚靠(双脚平放在地板上,千万不要跷二郎腿,这会让收缩压升高2-8mmHg);手靠(手臂平放在桌面上);一平(绑袖带的位置必须与心脏保持在同一水平高度)。请注意:测量过程中绝对不能说话,也不要看手机视频,保持安静。
4. 记对账本:准确记录
建议在就诊前,连续记录5-7天的早晚血压。复诊时,请把这本血压日记(或者血压计自带的记忆功能)带给医生。相信我,这几页纸的数据价值,远胜过你在门诊排队数小时后测的那一次。
参考文献
[1]Yeh JT, Huang CJ, Lee CW, et al. Agreement between different types of blood pressure monitoring : a systematic review and network meta-analysis. Ann Intern Med. 2025;178(10):1441-1450. doi:10.7326/ANNALS-24-02142.
[2]McEvoy JW, McCarthy CP, Bruno RM, et al. 2024 ESC Guidelines for the management of elevated blood pressure and hypertension. Eur Heart J. 2024;45(38):3912-4018. doi:10.1093/eurheartj/ehae178.
[3]中国高血压防治指南修订委员会,高血压联盟(中国),中国医疗保健国际交流促进会高血压分会,等. 中国高血压防治指南(2024年修订版). 中华高血压杂志,2024,32(7):603-700. doi:10.16439/j.issn.1673-7245.2024.07.002.
[4]Stergiou GS, Palatini P, Parati G, et al. 2021 European Society of Hypertension practice guidelines for office and out-of-office blood pressure measurement. J Hypertens. 2021;39(7):1293-1302. doi:10.1097/HJH.0000000000002843.
[5]Irving G, Neves AL, Dambha-Miller H, et al. International variations in primary care physician consultation time: a systematic review of 67 countries. BMJ Open. 2017;7(10):e017902. doi:10.1136/bmjopen-2017-017902.
文字/包俊泽 丁荣晶
图片/AI生成
编辑/干玎竹
主编/段文利
监制/吴沛新

















