胰腺癌,又被称为“癌中之王”,一个让人闻之色变的疾病,因为它早期症状隐匿,一旦发现大多已是晚期!然而,这并不意味着胰腺癌完全无法侦测。如果我们像侦探一样细心,身体早期的“微妙信号”其实会偷偷告诉我们胰腺出了问题,再加上现代医学的“高科技侦探工具”,我们可以更好地揭开胰腺癌的真面目!
接下来,让我们从身体的神奇信号和诊断技术出发,开始一场胰腺癌的“探秘”之旅!
1胰腺在哪里?
它的职责是什么?
首先,胰腺这个器官有点“低调”,不像心脏“咚咚跳”,也不像肺每时每刻都呼吸着,它静静地躺在你的胃后面,一头连着胃,一头靠近十二指肠。
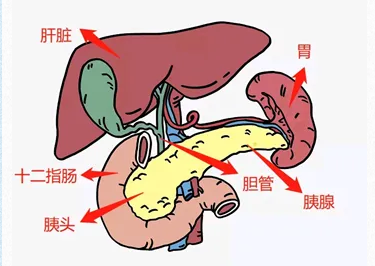
胰腺的职责主要是:
①消化战士:胰腺分泌胰液,帮我们分解食物中的蛋白质、脂肪和碳水化合物,让营养物质更好地被吸收。
②血糖调节员:胰腺分泌胰岛素和胰高血糖素,保持血糖稳定。
所以,如果胰腺出问题了,你的消化系统和代谢系统都会先“抗议”。
2胰腺癌的身体“微妙信号”
排便的秘密:油光水滑,颜色奇怪?
(1)油腻漂浮的大便:当胰腺功能下降时,脂肪无法被完全分解,大便会变得油腻、发亮,甚至漂浮在水面上。有人形象地称之为“油汤样便”。
(2)颜色变白或灰白:胰腺癌可能压迫胆管,导致胆汁无法正常排泄到肠道。胆汁负责给大便上“色”,一旦胆汁减少,大便就会像被“漂白”了一样。
消化不良:吃饭总觉得胀?
胰腺癌患者常常觉得“吃点东西就胀得难受”,这是因为胰腺分泌的消化酶减少,食物不能被正常分解。长期消化不良,还可能引起体重明显下降。
背部隐痛:胰腺在喊疼
胰腺的位置比较靠近脊柱,因此胰腺癌可能引起背部持续性的隐痛。这个疼痛有时候会被误以为是普通的肌肉劳损,所以更容易被忽视。
黄疸:皮肤“染了色”
胰腺癌(特别是胰头癌)可能压迫胆管,导致胆汁无法排出体外,从而引起皮肤和眼白发黄。没有疼痛的黄疸,是胰腺癌的重要“预警灯”。 新 新发糖尿病:胰腺癌也会“伪装”成糖尿病
如果一个50岁以上的人,突然被诊断为糖尿病,尤其是体重下降得很快,就要小心胰腺癌的可能了!胰腺癌可能会直接损伤分泌胰岛素的细胞。
3胰腺癌的高危人群有哪些?
虽然胰腺癌的早期发现比较困难,但科学家们已经总结了一些高危人群,以下人群需要格外警惕:
1、有家族史的人:如果家族中有两例或以上胰腺癌患者,可能是遗传性胰腺癌综合征。
2、携带遗传基因突变:如BRCA2基因突变者风险增加。
3、慢性胰腺炎患者:长期的胰腺炎症会增加癌变风险。
4、吸烟者和肥胖人群:吸烟会使胰腺癌风险翻倍,而肥胖会导致胰腺长期处于“超负荷”状态。
5、50岁以上新发糖尿病者:需要警惕胰腺癌的可能性。
4胰腺癌的科学“侦探工具”
医学界的侦探们已经开发了多种工具,帮助我们早期发现胰腺癌。主要包括影像学检查和生物标志物检测。
1、影像学检查:直击胰腺的“大侦探”
(1)增强CT:观察肿瘤大小和血管关系
增强CT是目前胰腺癌诊断的“主力侦探”。它可以通过三期扫描(平扫、动脉期、静脉期),清楚地显示胰腺的结构、肿瘤的大小以及是否侵犯血管。
(2)磁共振胰胆管成像(MRCP):胆管和胰管的“全景地图”
MRCP是一种无创检查方法,非常适合观察胰胆管的异常。如果胆管扩张或胰管变窄,可能提示胰腺癌的存在。
(3)超声内镜(EUS):近距离“观察”胰腺
EUS是一种高分辨率的检查方法,通过将超声探头深入胃或十二指肠,可以清晰地看到胰腺的小病灶。更好的是,它还能在检查时进行活检,直接采集组织。
(4)PET-CT:寻找“隐秘”病灶
PET-CT通过检测肿瘤的代谢活性,可以发现胰腺癌的早期转移情况。不过,它的费用较高,通常用于疑难病例。
2、生物标志物检测:血液中的“秘密信号”
(1)CA19-9:胰腺癌的“辅助证据”
CA19-9是一种常用的胰腺癌标志物,如果血液中它的浓度升高,可能提示胰腺癌。但它并非特异性标志物,胆管疾病等也可能导致升高。
(2)新型标志物:液体活检
液体活检通过检测血液中的循环肿瘤DNA(ctDNA),能早期发现胰腺癌的基因突变,是未来的研究热点。
5胰腺癌早筛的“黑科技”希望
1、人工智能诊断
AI通过分析影像,可以帮助医生发现极其微小的早期病变,让胰腺癌不再那么“隐秘”。
2、多组学分析
结合基因组、代谢组和蛋白组数据,可以构建胰腺癌的精准筛查模型。
3、预防性干预
未来可能通过基因检测和定期监测,为高危人群量身定制筛查方案,提前预防病变发生。
6别忽略身体的“求救信号”
胰腺癌虽然凶险,但它并非无法早期发现!如果你发现自己的排便异常、消化不良、黄疸或者背痛,不妨留意这些可能的信号,尽早就医检查。现代医学的“侦探工具”已经武装到牙齿,只要我们提高警惕,很多问题可以早发现、早治疗。
生命只有一次,健康需要守护。从“小信号”到“大侦探”,胰腺癌也可以早发现!
文字/王亚琦 刘玮楠 李珊珊
审核/王维斌
编辑/洪成伟

















